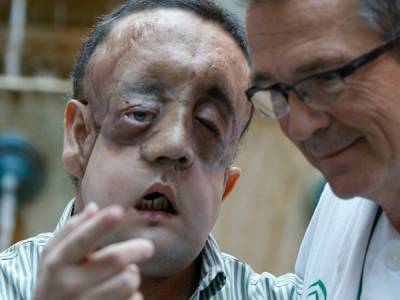
Doctor Juan David González Padilla, director de la Unidad de Gestión Clínica de Cirugía Maxilofacial, del Hospital Universitario Virgen del Rocío, en España. Autor: Roberto Ruiz Espinosa Publicado: 21/09/2017 | 05:38 pm
Imagínese cómo sería amanecer con el rostro de otra persona, y sin embargo, seguir siendo usted. Aunque parece cosa de ciencia ficción, los trasplantes de rostro son una realidad en el mundo, en la que se pone el tejido de un donante a un paciente que requiere una reconstrucción de rostro compleja.
Hasta el momento se han realizado más de una decena de trasplantes de rostros en países como Francia, España, Estados Unidos, China, Turquía y Polonia. Pero ¿cómo se concibe un proceder de esta magnitud? ¿Cuáles son las disyuntivas que enfrenta un cirujano cuando realiza esta práctica? ¿Se trata de una cirugía cosmética o un tratamiento médico? ¿Cuál es el futuro de este proceder?
Estas fueron algunas de las interrogantes que motivaron el diálogo con el doctor Juan David González Padilla, director de la Unidad de Gestión Clínica de Cirugía Maxilofacial, del Hospital Universitario Virgen del Rocío, en España, quien fue uno de los especialistas principales en la realización del segundo trasplante de rostro en esa nación; y que recientemente participó en el XXV Encuentro de Prótesis Bucomaxilofacial, que tuvo lugar en el Centro de Investigaciones Médico Quirúrgicas (Cimeq), en la capital cubana.
Al explicar cómo funciona este proceder el Doctor comentó que un trasplante de cara es un injerto de piel que implica reemplazar alguna parte del rostro de un paciente por el de un donante fallecido.
El procedimiento consiste en una serie de operaciones que requieren equipos de especialistas que vayan alternándose. Luego, teniendo en cuenta el tipo de tejido, edad, sexo y color de la piel, se quita y se sustituye la cara del paciente (incluidos la grasa subyacente, los nervios y los vasos sanguíneos, pero ningún músculo), acotó.
Cada cirugía puede durar entre ocho y 15 horas, seguidas por una estancia en el hospital de entre diez y 14 días, y luego un seguimiento constante hacia el paciente, dijo.
—El rostro es un órgano imprescindible en la vida de las personas. Sin embargo, algunas personas ven este proceder como una cirugía cosmética…
—Ante todo defendemos que este es un tratamiento a una enfermedad, accidente o trastorno que pudiera sufrir una persona, y que lo requieren para tener una calidad de vida normal.
«Cuando un individuo ha sufrido un proceso que le desfigura el rostro —al punto en ocasiones de dificultarle las funciones normales de esta región del organismo—, estos seres se sienten recluidos y padecen de limitaciones biológica reales.
«De ahí que no podemos verla como una cirugía cosmética. Además siempre se mantiene la identidad de cada sujeto. La mayoría de los trasplantados se reconocen una vez que los operamos, pues no son trasplantes totales, sino que generalmente se realizan en dos tercios de la cara», definió.
—¿Cuáles son las partes del rostro que siempre nos identifican individualmente?
—Unos de los puntos que más determinan el reconocimiento del paciente de su rostro son las cejas y las órbitas. Mientras no se cambien, seguiremos reconociéndonos como nosotros.
—En el caso de un trasplante de rostro total, aunque sea por enfermedad, ¿la persona podría solicitarlo…?
—Por lo general cada persona quiere seguir siendo ella misma. Cuando se requiere de un trasplante total, por la afectación de los tejidos del paciente, existen códigos médicos y éticos que no permiten que alguien se transforme o asuma la personalidad de otro sujeto.
«Disponemos de comités institucionales de revisión de protocolo en cada centro hospitalario, en los que se analiza y aprueba, o no, la realización de cada trasplante de rostro».
El doctor González Padilla señaló que con este procedimiento pueden beneficiarse aquellas personas con malformaciones faciales a causa de quemaduras, traumatismos, enfermedades o malformaciones congénitas.
«El trasplante no da a la cara del paciente el aspecto de la cara del donante difunto, porque la musculatura y los huesos subyacentes son diferentes. Los movimientos faciales son provocados por el cerebro, así que la personalidad expresada con la cara recuerda a la del paciente. El donante solo transfiere la piel de la cara, no la forma tridimensional ni la personalidad que expresa», explicó.
—¿Cuáles son los instantes más difíciles que un cirujano experimenta al trasplantar un rostro?
—El momento más complejo es una vez que se ha extraído el tejido en un paciente y se ha hecho la preparación en el receptor. Esto conlleva muchas veces que la persona quede expuesta con todos sus tejidos, y ya no existe punto de retorno: hablamos de dos tercios de la cara, o más, por lo que una vez extraídos, no hay marcha atrás.
«En tales casos, si fracasa el trasplante de cara hay que tener una alternativa preparada para mantener la supervivencia del paciente».
—¿Cómo es el proceso con la familia del donante?, pues hablamos del rostro, que es algo que todos quieren conservar en los seres queridos cuando fallecen.
—Para ello existe un equipo de trasplantes, que es el encargado de la supervisión y el trabajo con la familia. No obstante, puedo señalar que están creadas las condiciones para que una vez extraído el tejido del donante, al mismo se le realice una buena reconstrucción del rostro.
—¿Cómo se siente tener un rostro en sus manos?
—Un miedo tremendo… Aunque siempre tenemos la seguridad de que nos hemos entrenado, que todos estamos preparados, existe una tensión muy fuerte, pues la cara tiene muchas terminaciones nerviosas y sanguíneas, y todo puede complicarse en cuestión de segundos.
—Úna de las cirugías más complejas…
—Más que todo, es un complejo proceder de microcirugía. En este tipo de trasplantes el éxito depende totalmente de la microcirugía, pues se deben unir vasos sanguíneos y nervios —estructuras muy sensibles y delicadas— del cuello del receptor a los del donante. El trasplante de cara requiere de una gran especialización y experiencia en la microcirugía.
—¿Qué alternativas existen en caso de no proceder un trasplante de rostro?
—Antes de acudir al trasplante de rostro se realizan procederes con injertos de piel del mismo paciente, obtenidos de la espalda, nalgas o muslos, lo que requiere de muchas operaciones para recuperar las funciones normales, aunque claro está, limitadas.
«Pero esta manera trae como resultado una cara con escasa o nula movilidad, y sin sensibilidad, a menudo comparable con una máscara».
—¿Cuáles son los desafíos que enfrenta este tipo de cirugía?
—Uno de los retos es la creación de fármacos cada vez más efectivos en la terapia de inmunosupresión para evitar que el organismo del paciente rechace el tejido del donante.
Explica el Doctor que después del procedimiento es necesaria la toma de medicamentos durante el resto de la vida para suprimir el sistema inmune del paciente y para prevenir el rechazo.
«La inmunosupresión a largo plazo aumenta el riesgo de desarrollar infecciones peligrosas, dolor de riñón y cáncer. La cirugía puede dar lugar a complicaciones tales como infecciones que harían que la cara se volviera de color negro, y requerirían un segundo trasplante o reconstrucción con injertos en la piel. Los efectos psicológicos del procedimiento pueden incluir remordimiento, decepción o pena o culpabilidad hacia el donante».
—¿El futuro entonces?
—En el mundo hay muchos hospitales preparados para este tipo de práctica, pero debo advertir que esta es solo una opción cuando han fracasado otras anteriores. Insisto en que uno de los factores en los que habrá un punto de avance fuerte es cuando se logren mejores resultados con los inmunosupresores.
Historia de un rostro
El primer trasplante de cara parcial del mundo sobre una persona viva tuvo lugar en noviembre de 2005, gracias a un equipo de cirujanos dirigido por el profesor Bernard Devauchelle, jefe del Servicio de Cirugía Oral y Maxilofacial del Complejo Hospitalario Universitario de Amiens, Francia, en cooperación con el profesor Jean-Michel Dubernard (el mismo cirujano que realizó el primer trasplante satisfactorio de mano en 1998).
Isabelle Dinoire, nacida en 1967, ciudadana francesa, se convirtió en la primera persona en recibir un trasplante parcial de cara. Tras ingerir unos somníferos, Isabelle se desmayó golpeándose con un mueble. Al despertar trató de encender un cigarrillo sin conseguirlo. Al mirarse en un espejo vio su rostro desfigurado sin nariz, ni labios, ni mentón. Las heridas fueron causadas por su perra, la cual se cree que intentaba despertarla. Le fue injertado a la paciente un triángulo de tejido facial de la nariz y la boca de una persona fallecida.
Un año después de la operación, en 2006, Isabelle asistió a una conferencia de prensa, donde se pudo observar que ya era capaz de esbozar una ligera sonrisa.